Cuando se habla de tasa de letalidad, existen dos parámetros que se utilizan:
- Tasa de letalidad por caso confirmado (CFR, Case Fatality Rate): es el número de fallecidos por caso confirmado.
- Tasa de letalidad por caso infectado (IFR, Infection Fatality Rate): es el número de fallecidos por caso real de infección.
En el caso del COVID-19, la CFR puede estar bastante sesgada, pues los casos confirmados parecen ser muchos menos de los reales, atendiendo a los datos oficiales de nuestro país (confirmados por PCR y estudio de seroprevalencia), entre otros factores, por la limitada capacidad de diagnóstico debido a la rápida expansión del virus, y a la existencia de casos asintomáticos y leves que no son diagnosticados. Por tanto, no daría una idea real de la letalidad del virus. Por ejemplo, a 30 de junio, los casos confirmados por el Ministerio de Sanidad eran 249.271, y los fallecidos 28.355 (ver datos). Dividiendo fallecidos entre casos confirmados, nos saldría un CFR mínimo del 11'38%, que en realidad, sería mayor, porque a 30 de junio habría casos activos que pudieron fallecer más tarde, lo que abultaría esta cifra. ¿Es esta la letalidad real del virus? Para nada. Por sus características, sería más fiable el cálculo del IFR.

Fuente: The Conversation
Es complicado establecer unos parámetros 100% fiables para calcular la IFR, pero podemos hacer unas estimaciones para hacernos una idea. Para calcular ambas tasas, que no son lo mismo, harían falta tres datos: el número de habitantes del país, el número total de contagiados, y el número total de fallecidos por COVID-19.
- El primero de estos datos es el más sencillo de encontrar, y el más fiable, pues el Instituto Nacional de Estadística (INE) publica periódicamente los habitantes del país, pero los otros dos datos son imposibles de conocer con precisión.
- Si atendemos a las cifras de contagiados oficiales, en junio de 2020 había en torno a unos 250.000 contagiados confirmados por PCR, pero tomando como referencia el estudio de seroprevalencia del propio Gobierno de España, se puede confirmar que cerca de 2.500.000 habitantes habrían sufrido un contagio porque desarrollaron anticuerpos (esto es, unas 10 veces más que los confirmados por PCR), a los que habría que sumar contagiados que no desarrollaron anticuerpos o que los perdieron tras varios meses (como ha mostrado el propio estudio de seroprevalencia).
- Con respecto a los fallecidos, se observó un importante desfase entre las cifras oficiales y otros datos. Mientras el Gobierno reconocía en torno a unas 28.000 defunciones en junio, el Informe MoMo reconocía un exceso de mortalidad de unas 43.000 personas, el INE reconocía unas 48.000 y las funerarias hablaban de cifras parecidas. Esto se debería a que en las cifras oficiales solo se recogen fallecidos con una PCR positiva, pero cabe pensar que en ese desfase de cifras cabría incluir un gran número de fallecidos a los que no se les practicó una PCR para confirmar el positivo, si bien es cierto que puede haber otras causas distintas del COVID-19, como por ejemplo, las debidas a una falta de atención sanitaria adecuada con motivo de colapsos hospitalarios (lo que sería no una muerte directa por COVID-19, pero sí indirecta). Además, es plausible pensar que en enero o febrero pudo haber fallecimientos por COVID-19 no detectados, aunque posiblemente, no excesivos.
La tasa de letalidad IFR se calcula como la proporción de contagiados que mueren del total que contraen la enfermedad. Para hacernos una idea de la tasa de letalidad del virus en España (en el periodo de enero a junio), utilizamos los siguientes datos:
- Población en España a 1 de enero de 2020: 47.329.981 habitantes (Fuente: INE)
- Infectados con anticuerpos hasta mayo (un 5'2% de la población): 2.461.159 habitantes (Fuente: Tercera y Segunda ronda del Estudio de seroprevalencia del Gobierno de España)
- Exceso de mortalidad de marzo a mayo: 43.000 aprox según el Informe MoMo, y 48.000 aprox según el INE
Por tanto, con estos datos, la letalidad del virus (IFR) estaría entre el 1'74% y el 1'95% de los contagiados.
Sin embargo, habría que tener en cuenta que:
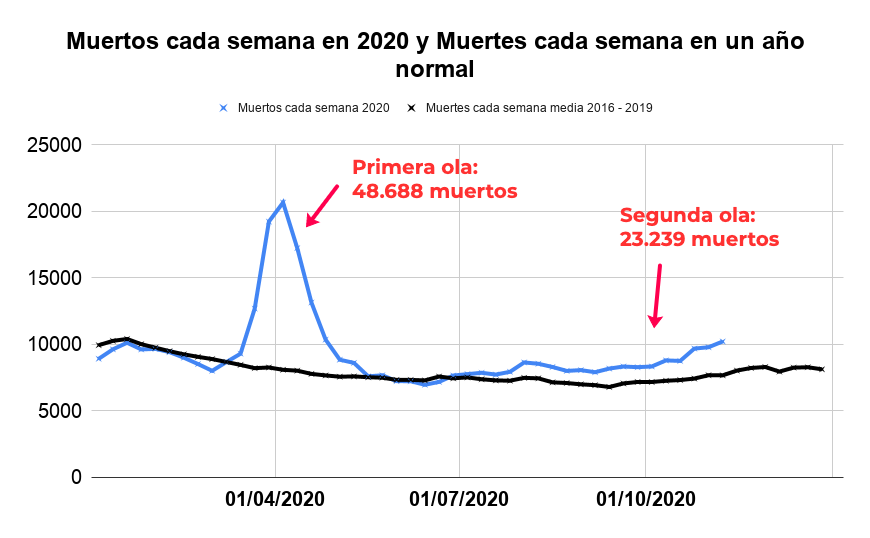
- Como no todos los contagiados acaban desarrollando anticuerpos, y como algunos los acaban perdiendo, cabe pensar que el porcentaje real será menor que el obtenido, aunque estaría posiblemente por encima del 1% en la primera ola. También es difícil cuantificar el número de fallecidos real, pues si bien dentro del exceso de mortalidad puede haber fallecidos por otras causas, es complicado cuantificar cuántos pudieron fallecer por COVID-19 en enero o febrero (presumiblemente no muchos porque no se observó un destacable exceso de mortalidad). En la siguiente gráfica, con daros del INE, puedes ver el exceso de mortalidad hasta noviembre (vía @pmarsupia).
- La letalidad podría variar, siendo menor en los meses donde hay menor número de contagios, en los que se presume dichos contagios son con menor carga viral, y mayor en el peor mes de la primera ola (marzo), pues los contagios se producían con mayor carga viral.
El 7 de agosto se publicó un estudio realizado en España, en el que se calculaba la tasa de letalidad utilizando el estudio de seroprevalencia y dos fuentes del exceso de mortalidad, obteniendo un rango de letalidad de entre el 1'1% y el 1'4% en hombres y de entre el 0'58% y el 0'77% en mujeres. Este índice se incrementaba abruptamente a partir de los 50 años, hasta alcanzar valores máximos del 11'6 al 16'4% en hombres a partir de 80 años y de 4'6% al 6'5% en mujeres octogenarias (ver estudio). Otros estudios realizados en otros países han mostrado valores relativamente cercanos al 1% y en algunos casos, sensiblemente menores:
- En un estudio realizado en Inglaterra, se estimaba el IFR en el 0,9% (ver estudio).
- Un estudio realizado sobre los datos de la ciudad de Nueva York estimaba el IFR en el 1'4% (ver artículo)
- En Francia, un estudio estimaba el IFR entre el 0'4% y el 0'7% (ver estudio)
- Otro estudio publicado en julio, cifraba el IFR en un 2'9% en Hubei (China), y en varias regiones oscilaba entre el 0'5% de Suiza y el 1'4% en Lombardía (Italia) (ver estudio)
La revista Nature publicaba en junio un artículo en el que se hacía una comparativa entre varios países, estimando en torno al 1% el IFR en España (ver artículo).
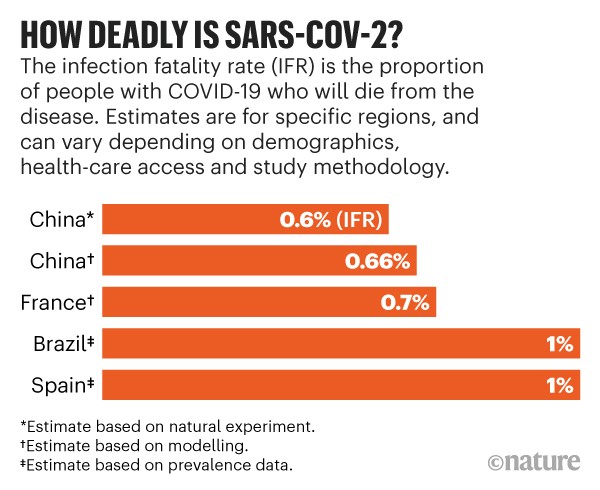
Fuente: Nature
La COVID-19 se muestra más letal en las personas de mayor edad. Un estudio en España muestra que la mortalidad aumenta exponencialmente a partir de los 50 años (ver artículo). Otro estudio también encontró una relación exponencial entre la edad y el IFR , siendo el IFR muy bajo para niños y adultos más jóvenes (0'002% a los 10 años y 0'01% a los 25 años), aumentando hasta el 0'4% a los 55 años, hasta el 1'4% a los 65 años, hasta el 4'6% a los 75 años y hasta el 15% a los 85 años. Además, en este último estudio se señalaba que aproximadamente el 90% de la variación en la IFR de la población entre ubicaciones geográficas reflejaba diferencias en la composición por edades de la población y el grado en que los grupos de edad relativamente vulnerables estuvieron expuestos al virus (ver estudio). Otro estudio sugería que el IFR en Europa, en mayores de 80 años, oscilaba entre un 20% (Suiza) y un 34% (España), e indicaba que existen notables diferencias geográficas en el IFR del SARS-CoV-2, que podrían resultar de diferencias en factores que incluyen la preparación y respuesta ante emergencias y la capacidad del servicio de salud (ver estudio).
En especial, en personas de más de 70 años, las significativas diferencias de IFR entre distintos países se podría explicar en parte por lo envejecidas que están sus poblaciones. Pero si comparamos estos datos con las pirámides de población de China, España, Francia y Brasil, podemos ver inconsistencias. Así, mientras que China presenta un IFR de entre el 0'6% y el 0'7%, la población mayor de 70 años suponía en 2019 el 6'5% del total, y en Francia, con un IFR parecido, la población mayor de 70 años suponía en 2019 el 14,6%, es decir, un porcentaje mucho mayor que en China. Además, en España, que presenta un IFR cercano al 1%, la población mayor de 70 años era del 14'7%, y Brasil, con un IFR parecido al de España, tenía solo un 5'8% de población por encima de los 70 años en 2019. Si los IFR calculados fueran bastante acertados, cabría pensar que habría otros factores que están influyendo más decisivamente en el IFR en cada país, o que quizás no se está contagiando la misma proporción de gente mayor en esos países, por lo que el IFR podría ser mayor en aquellos países donde se esté contagiando proporcionalmente gente más mayor.

La tasa de mortalidad se calcula como la proporción de contagiados que fallecen del total de la población, independientemente de si se contagian o no. Para hacer una estimación de la tasa de mortalidad del virus en España (en el periodo de enero a junio), utilizamos los siguientes datos:
- Población en España a 1 de enero de 2020: 47.329.981 habitantes (Fuente: INE)
- Fallecidos oficiales: 28.355 a 30 de junio de 2020
- Exceso de mortalidad de marzo a mayo: 43.000 aprox según el Informe MoMo, y 48.000 aprox según el INE
Por tanto, la tasa de mortalidad del virus estaría entre el 0'09% y el 0'10% de la población, en el periodo de enero a junio de 2020, según los excesos de mortalidad, y en el 0'06% según los datos de fallecidos oficiales.
No obstante, la tasa de mortalidad varía en función de la zona geográfica que se tenga en consideración. Si bien esta es la media nacional, hay provincias, las más afectadas por el virus, donde hubo un mayor aumento en el número de fallecidos estimados que en otras, lo que sin duda conlleva a que en esas provincias, la tasa de mortalidad causada por el virus fue mayor. En el siguiente gráfico puedes ver el aumento de mortalidad (en %) en la primera mitad de 2020 por provincias, en comparación con los datos de los cuatro años previos. Se puede ver como las provincias con más aumento son Segovia (+273'6%), Ciudad Real (+222'8%), Guadalajara (+222'1%), Madrid (+220%), Soria (+191,6%), Albacete (+189'6%), Salamanca (+167'6%), Barcelona (+158%), Toledo (+136'6%) y Cuenca (+133'5%). Y si nos fijamos en los datos del estudio ENE-COVID de seroprevalencia en España, las provincias donde se detectó mayor población con anticuerpos fueron Soria (14'4%), Cuenca (13'2%), Segovia (11'8%), Albacete (11'7%), Madrid (11'3%), Guadalajara (10'4%), Ciudad Real (10'2%), Toledo (8'9%), Palencia (8%), Salamanca (7'5%), y Barcelona (7%). Es decir, que prácticamente todas las provincias que presentaron un mayor aumento de la mortalidad, también presentaban más población con anticuerpos, por lo que es claro que allí se expandió más y que la tasa de mortalidad en las mismas está por encima de la media nacional.

Fuente: lagacetadesalamanca.es
Como se ha comentado, un estudio realizado sobre los datos de Nueva York (ver artículo), muestra una tasa de letalidad del 1,4%, y además una tasa de mortalidad del 0,28%, datos aproximados a los cálculos aquí realizados. Sin embargo, hay que tener claro que las tasas de letalidad y mortalidad pueden variar notablemente por diversos factores. Es curioso también cómo comparando los excesos de mortalidad en la ciudad de Nueva York durante los primeros meses de pandemia, con los excesos de mortalidad del brote de gripe "española" de 1918, los resultados muestran cierta similitud y son hasta comparables (ver artículo).
Otro de los factores que podrían estar relacionados con la mortalidad y letalidad sería la calidad del aire. En Estados Unidos se detectó que la exposición prolongada a niveles ligeramente más elevados de contaminación podría implicar un aumento significativo en las tasas de letalidad/mortalidad, de forma que un aumento de solo 1 microgramo por metro cúbico en partículas mayores de 2'5 microgramos (PM2.5) se asociaba con un aumento del 8% en la tasa de mortalidad. En Inglaterra, un estudio similar indicaba que la mortalidad aumentaba en un 6%, y en los Países Bajos se llegó a sugerir un aumento de hasta un 15% (ver artículo). Sin embargo, las ciudades más contaminadas de España serían Valencia, Sevilla y Barcelona según un estudio (ver noticia), y la mortalidad en Valencia o Sevilla fue muy reducida durante la primera ola, por lo que está claro que si bien podría ser también un factor influyente, existen más variables que entran en juego. Este hecho también se ha observado en otros virus respiratorios como la gripe o el SARS, debido a que esa exposición prolongada afecta de manera adversa al sistema cardiorespiratorio, lo que podría agravar la severidad del COVID-19 (ver estudio).

No obstante, estos datos no deben desviar la atención de la realidad, por dos motivos principales:
- EL PROBLEMA NO ES SOLO LA LETALIDAD O MORTALIDAD , SINO TAMBIÉN LAS SECUELAS.
- Aunque puedan parecer valores bajos de mortalidad/letalidad, ESTAMOS ANTE UN VIRUS EXTREMADAMENTE CONTAGIOSO, QUE PROVOCARÁ MÁS FALLECIDOS EN TOTAL QUE OTROS VIRUS CON MAYOR MORTALIDAD/LETALIDAD PERO QUE SON MENOS CONTAGIOSOS. Por ejemplo, el ébola se calcula que ha tenido una letalidad media del 50% (ver artículo OMS), pero los brotes se pudieron controlar mejor, y nunca se han expandido a todo el mundo, arrojando unas cifras de fallecidos que distan mucho de los provocados a día de hoy por la actual pandemia.
Además, ambas tasas podrían estar sufriendo una reducción, por cuanto se estaría consiguiendo que el porcentaje de pacientes en UCI que fallecen bajara con motivo de la evolución de los tratamientos adoptados. Así, un estudio realizado en Asia, Norteamérica y Europa, ha detectado que ese porcentaje de fallecidos en unidades de cuidado intensivos habría pasado de un 60% en marzo a poco más de un 40% a finales de mayo (ver noticia).



 Factores de riesgo
Factores de riesgo Técnicas de detección
Técnicas de detección Tratamientos
Tratamientos Vacunas
Vacunas Carga viral
Carga viral Mutaciones
Mutaciones Letalidad y mortalidad
Letalidad y mortalidad Prevención: mascarillas
Prevención: mascarillas Prevención: Ventilación y filtración (HEPA)
Prevención: Ventilación y filtración (HEPA) Otras medidas de prevención
Otras medidas de prevención Impacto de la pandemia
Impacto de la pandemia Fin de la pandemia
Fin de la pandemia Prevención en centros educativos
Prevención en centros educativos Enlaces de interés
Enlaces de interés





